Влияние печени на кожу
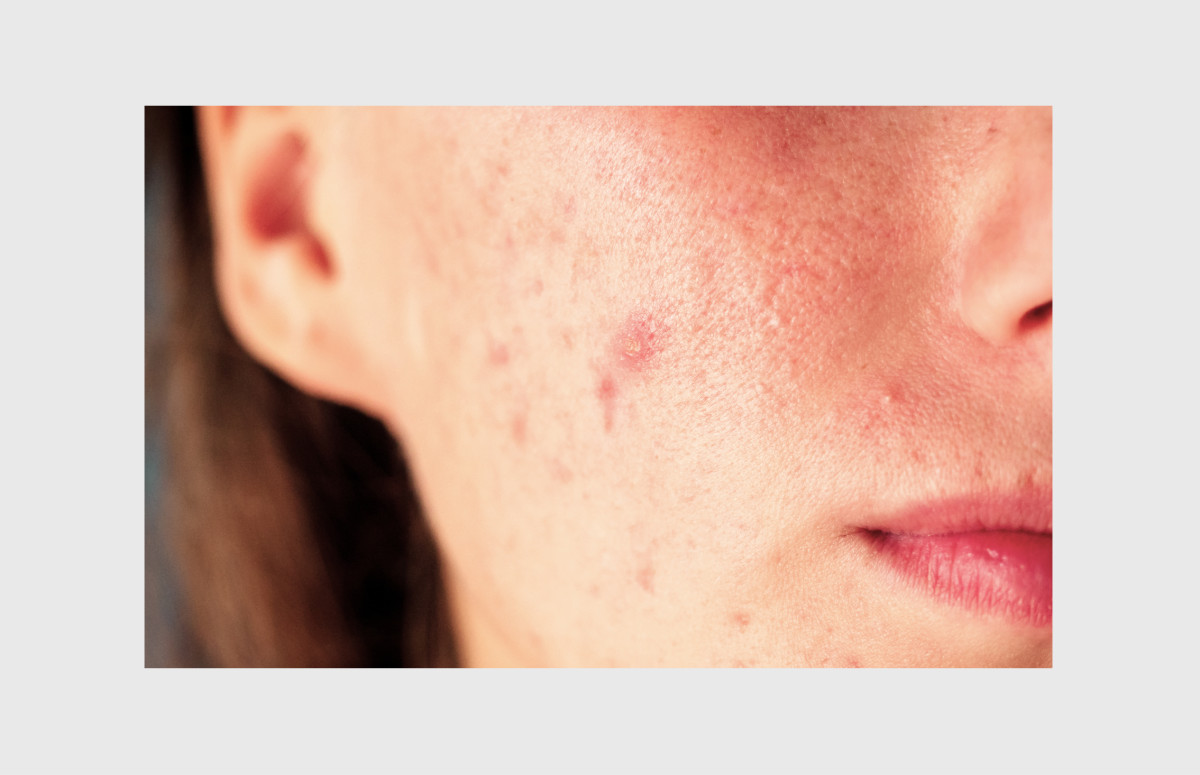
Влияние печени на кожу лица доказано множеством исследований. Закономерность можно выявить и самостоятельно: как только печень получает дополнительную нагрузку в виде шашлыков, алкоголя, тяжелых лекарств или строгой диеты, на лице высыпают вполне «подростковые» прыщи. А при серьезных болезнях печени могут появляться синяки от малейшего нажатия на кожу, и землистый, либо желтоватый оттенок щек, лба, иногда ладоней
Влияние печени на кожу лица доказано множеством исследований. Закономерность можно выявить и самостоятельно: как только печень получает дополнительную нагрузку в виде шашлыков, алкоголя, тяжелых лекарств или строгой диеты, на лице высыпают вполне «подростковые» прыщи. А при серьезных болезнях печени могут появляться синяки от малейшего нажатия на кожу, и землистый, либо желтоватый оттенок щек, лба, иногда ладоней
Прыщи и не только: внешние признаки проблем с печенью
Прыщи при заболевании печени – частая и вполне объяснимая проблема, но бывают и другие варианты проблем с кожей. Покраснения на лице из-за печени могут иметь аллергическое происхождение. Такое бывает, когда организм не справляется с полноценной переработкой, например, лекарств. Желтушность и землистость кожи вызваны, как правило, избытком билирубина, который в норме выводится печенью. Но эти признаки обычно проявляются при выраженных проблемах со здоровьем. А прыщи, как самый первый маркер проблем, высыпают при малейших неполадках.
Прыщи из-за печени – далеко не всегда признак серьёзных патологий или хронических повреждений. Скорее, наоборот, некоторое количество угрей, устойчивых к лосьонам и чисткам, просто сообщают, что печени нужна поддержка, например, диета, или отказ от каких-нибудь вредных привычек. Также прыщи на лице из-за печени могут сигнализировать о том, что принимаемые препараты не подходят организму.

Как это работает?
Оказывает ли печень влияние на кожу напрямую? Нет, связь и механизм ее реализации намного сложнее. Печень, как природный фильтр организма, должна преобразовывать, связывать и выводить все токсины, яды – то есть все, что невозможно вывести без дополнительной обработки. Поскольку внутри органа всегда более высокая температура, там гораздо быстрее распадаются на пригодные к выведению составляющие почти любых ядов. Но есть нюанс: в процессе фильтрации сама печень может получить повреждения. Простой пример – регулярная переработка больших доз алкоголя нарушает процессы самовосстановления и запускает разрушение органа.
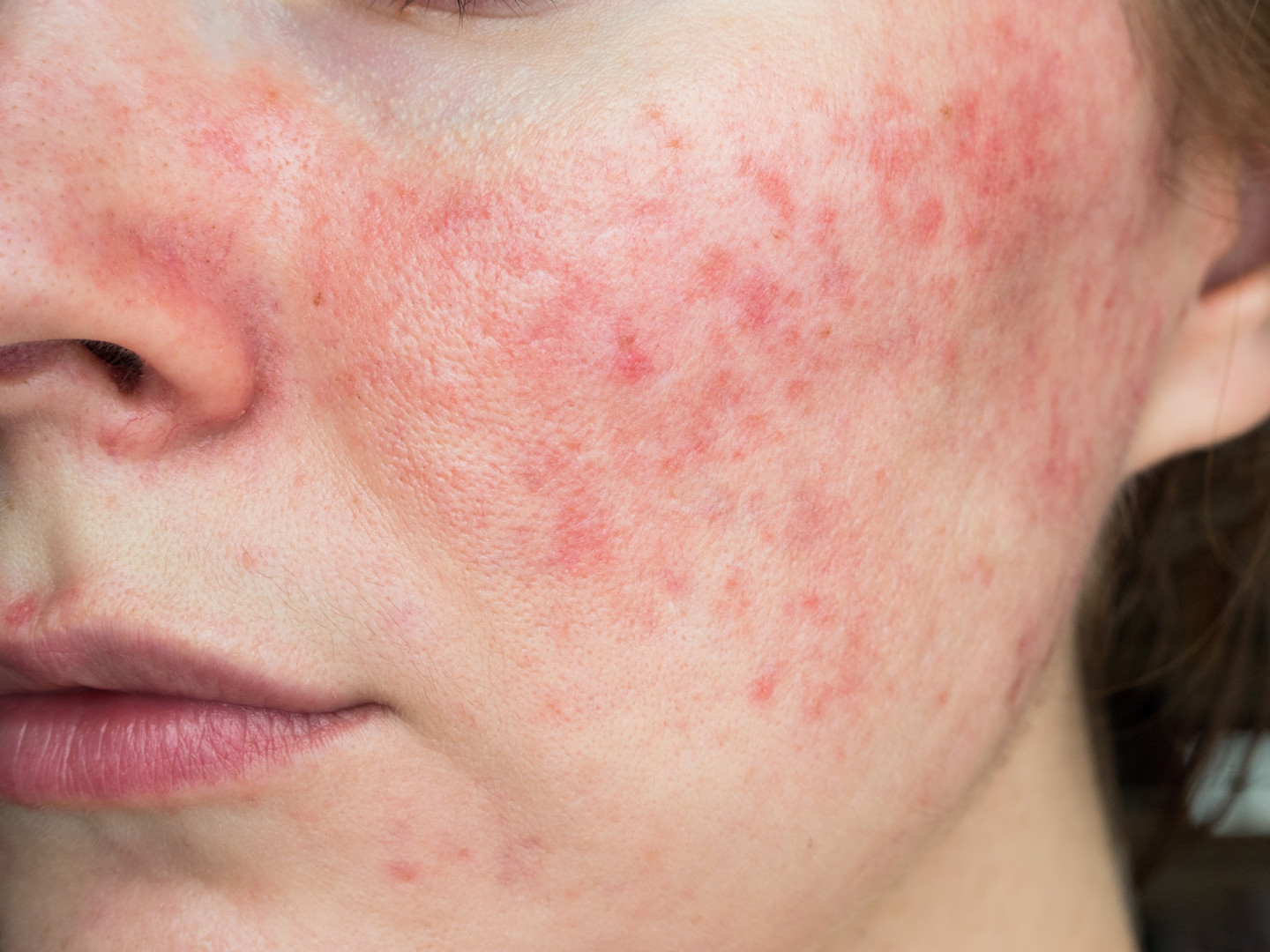
Прыщи больная печень «создает» в двух вариантах – либо через кожу организм пытается вывести токсины, и это снижает иммунную защиту за счет изменения pH на более щелочной. Либо через кожу выделяется больше сала – через поры в норме выводится немного жира, который в малых количествах защищает кожу от пересушивания и помогает сохранять ее эластичность. Усиление выделения кожного сала часто говорит о проблемах именно с печенью: когда кожа начинает «блестеть» через 2-3 часа после умывания — самое время обращаться к гепатологу. Прыщи при болезни печени с выраженной избыточной секрецией сальных желез – это вторичная проблема. Большое количество жира – питательная среда для бактерий и грибков. А если обе проблемы сочетаются, появляются очаги акне с большим количеством прыщей.
Вернуть чистоту кожи
Чистая кожа лица – это не роскошь, избавиться от внезапно появившихся прыщей хотят все. Тем более, что они зачастую болезненны. Однако, если проблемы с кожей вызваны патологиями печени, для избавления от угрей придется постараться:
- изменить рацион, убрав дареное, жирное, копченое, сладкое, острое
- отказаться от алкогольных, слабоалкогольных и безалкогольных газированных напитков
- если соблюдается «жиросжигающая» диета, пересмотреть рацион в пользу сбалансированного питания
- если есть необходимость принимать препараты, серьезно повреждающие печень, обсудить с лечащим врачом способы нейтрализации вреда
- пить больше чистой воды
- провести «генеральную уборку» организма и чистку печени с помощью детоксицирующих препаратов
Зависимость «убрать прыщи – почистить печень» известна давно, об этой связи знали ещё в древности. Природные гепатопротекторы растительного происхождения уже тогда были популярны и среди простых, и среди знатных людей, поскольку качество питания серьезно влияло на печень и прыщи. Взаимосвязь чистой кожи с обилием в рационе капусты, репы, зелени и кисломолочной продукции отследили лекари, которые сажали пациентов с больной печенью на некое подобие диеты – о красоте кожи речи не шло. Однако, вместе с болями, тяжестью в правом подреберье и тошнотой исчезали и высыпания на лице.

В более запущенных случаях применялись отвары и настои расторопши, шалфея, аира, мяты – природные гепатопротекторы, которые вместе с диетой давали выраженный эффект. Такая чистка печени прыщи удаляла еще быстрее и качественнее, да и общее состояние организма становилось намного лучше. Собственно, до сих пор один из самых действенных советов косметологов звучит так: лучший способ вывести прыщи – почистить печень.
Использовать для чистки диету – разумно и безопасно, однако старинные рецепты настоев применять все-таки не стоит. Вместо опасных побочными эффектами и аллергией травяных сборов лучше использовать современные гепатопротекторы, которые включают в себя исключительно необходимые действующие вещества. Оптимальный вариант – использовать гепатопротекторы на основе силимарина, действующего вещества, выделенного из расторопши пятнистой. Препарат Легалон, содержащий силимарин наиболее высокой степени очистки, полностью лишен всех побочных эффектов, которые вызывает неочищенный отвар растения. Он позволяет безопасно провести очищение печени, и кожа постепенно приходит в норму.
Техника безопасности: как избежать рецидива
Очищение печени и кожа лица связаны, и обратный эффект в виде возвращения акне при малейших проблемах с фильтрацией токсинов встречается постоянно. Как же избежать возвращения прыщей после чистки? Способов несколько:
- раз и навсегда сформировать рацион, исключающий вредную для печени пищу;
- отказаться от алкоголя — при этом будут благодарны все органы, а не только печень;
- отказаться от строгих диет, которые провоцируют жировой гепатоз;
- следить за иммунитетом, своевременно лечить все простудные и инфекционные заболевания;
- принимать гепатопротекторы профилактическими курсами по мере необходимости;
- пить больше чистой воды;
- регулярно дышать свежим и чистым воздухом в парках или садах, лучше за городом.

Достаточно простые советы, которые, в отличие от строгих запретов хронического больного, можно изредка нарушать – от одного жареного пирожка раз в пару месяцев прыщи, скорее всего, не появятся. И самое приятное: правила можно дополнять своими наблюдениями, ведь каждый организм уникален.
Важно помнить, что устойчивые к косметическим процедурам прыщи и печень связь имеют самую прямую. Поэтому, если вдруг угри и жирность кожи стали проблемой, нужно записаться на прием к гепатологу. На всякий случай.
Важно то, что внутри: как внутренние заболевания проявляются на коже
Перед каждым врачом, который сталкивается с пациентом с кожным заболеванием, встает вопрос, считать ли его исключительно дерматологическим или же это проявление внутренней болезни. Кожу не зря называют окном в тело. В некоторых случаях она служит
маркером внутреннего заболевания и демонстрирует характерный для него тип поражения: сыпь, сухость, покраснения и множество других симптомов. Поэтому важно уметь определить характер проявления дерматологических заболеваний и, в конечном счете, их причину.

Маргарита Гехт, врач-дерматолог благотворительного фонда «Дети-бабочки», ведущий спикер онлайн-академии проблем кожи Skill for Skin
Сложность в том, что не все кожные проблемы связаны с нарушением работы какой-то системы или органа. Так, инфекционные дерматозы, например, пиодермия, могут протекать самостоятельно, а могут служить маркером внутреннего заболевания. Акне и акнеподобные заболевания, такие как розацеа, также могут существовать сами по себе или обостряться на фоне нарушения работы органов ЖКТ — желудка или двенадцатиперстной кишки. В свою очередь витилиго — нарушение пигментации, при котором на участках кожи исчезает меланин, — может возникнуть из-за наследственной предрасположенности или появиться на фоне дисфункции щитовидной железы.
Таких примеров много, поэтому важно своевременно получить консультацию врача-дерматолога, чтобы понять, что именно стоит за кожной проблемой.
Когда организм подает знак
Кожные изменения, особенно обширные, — серьезный звонок, который может указывать на внутренние заболевания, связанные с ними осложнения или побочные эффекты лечения. Раннее выявление
причины таких знаков позволяет вовремя принять меры и предотвратить серьезные последствия. Для этого в первую очередь важны точная диагностика и оценка поражений. Самое главное здесь — тщательное и полное исследование кожи с рассмотрением прилегающих слизистых оболочек и придатков, например, слизистой оболочки глаз и ротовой полости. На первом этапе осмотра врач должен определить особенности и расположение кожного поражения, а затем оценить его распределение. В результате такого осмотра часто выявляются различные симптомы, позволяющие на ранней стадии выявить внутреннее заболевание. Далее дерматолог озвучивает предварительный диагноз. Это позволит начать лечение как можно раньше.
На какие внутренние проблемы реагирует кожа
Самые распространенные внутренние причины кожных проявлений можно разделить на три основные группы:
- Заболевания органов желудочно-кишечного тракта;
- Дефицит питательных веществ, связанный с недостатком витаминов;
- Заболевания желез внутренней секреции.
Заболевания органов ЖКТ
Кожа и желудочно-кишечный тракт — взаимосвязанные органы, поэтому патологические процессы в одном влияют на работу другого. Кожные проявления часто служат первыми признаками желудочно-кишечных заболеваний.
Как проявляется связь между кожными проявлениями и нарушениями в работе органов ЖКТ
- Гангренозная пиодермия может свидетельствовать о воспалительном заболевании кишечника. Классическая язвенная гангренозная пиодермия имеет две стадии — язвенную и стадию эпителизации. Язвенная стадия представляет собой быстро прогрессирующую рану с красной каймой с приподнятыми красно-пурпурными краями. Поражения часто сопровождаются сильной болью, особенно при быстром прогрессировании. Поздняя кожная порфирия может сигнализировать о гепатомегалии, то есть патологическом увеличении размеров печени, и жировой дистрофии печени. При поздней кожной порфирии на открытых участках кожи — кистях, лице, шее, ушных раковинах — появляются зудящие пузыри величиной до 10 мм в диаметре, наполненные прозрачным содержимым. Пузыри быстро вскрываются с образованием эрозий, которые покрываются корками. Кожа ранится при малейшей травме. На месте пузырей остаются атрофические поверхностные рубцы.
- Узловатая эритема может являться признаком воспалительных заболеваний кишечника, например, болезни Крона или колита. При эритеме происходит воспаление подкожно-жировой клетчатки, которое сопровождается появлением болезненных пальпируемых подкожных узелков красного или фиолетового цвета. Чаще всего они появляются на голенях, иногда в других областях.
- Эруптивные ксантомы могут свидетельствовать о повышенном уровне триглицеридов в сыворотке крови. Визуально ксантомы представляют собой высыпания красно-желтых папул на покрасневшей коже.
- Гемохроматоз может быть признаком цирроза печени. При гемохроматозе по всему телу возникает бронзовая гиперпигментация, в том числе синие полумесяцы на ногтях.
- Сухая и пигментированная кожа локтевых суставов может быть признаком дискинезии желчевыводящих путей, то есть нарушения оттока желчи.
- Гастрит и язвенная болезнь желудка и двенадцатиперстной кишки, которые провоцирует широко известная бактерия Helicobacter pylori, могут вызывать следующие кожные заболевания:
— склеродермию, при которой для кожи характерны прогрессирующая стянутость и уплотнение;
— угревую сыпь;
— идиопатическую крапивницу, вызывающую спонтанное
появление волдырей, а также ярко-красных и
розовых пятен.

Кроме того, ученые установили, что инфекция Helicobacter pylori также
связана с атопическим дерматитом и пруриго, или почесухой. При пруриго на коже образуются папулы с серозно-геморрагическими
корочками.
- Герпетиформный дерматит представляет собой зудящую хроническую сыпь из папул, пронизанных волосами, которая может оставлять пигментацию и рубцы. Такие поражения характеризуются симметричными высыпаниями на разгибательных поверхностях тела и могут быть признаком целиакии, то есть непереносимости глютена.
Дефицит питательных веществ
При дефиците жирорастворимых витаминов встречаются следующие состояния:
- Дефицит витамина А вызывает фолликулярный гиперкератоз — появление на разгибательной поверхности кожи бедер и плеч папул, пронизанных волосами.
- Дефицит витамина D у младенцев и детей приводит к замедленному прорезыванию зубов с плохой эмалью. У взрослых он предрасполагает к кариесу.
- Дефицит витамина К влияет на свертываемость крови, приводит к кровотечениям, замедленной остановке кровотечения, спонтанным синякам.
Также доказана связь пониженного уровня витамина D и обострения атопического дерматита и псориаза, а также длительного течения у детей инфекционного кожного заболевания — контагиозного моллюска. При нем на коже появляются очаги инфекции, которые поначалу представляют собой небольшие (2-4 мм) телесные папулы полушаровидной формы, несколько возвышающиеся над поверхностью кожи. Они могут слегка блестеть или иметь более розовый цвет по сравнению с окружающей кожей. Иногда папулы отращивают тонкую ножку. По мере роста очаги достигают размеров до 1 см в диаметре и приобретают отличительную черту — небольшое вдавление в центре. Через данное отверстие при надавливании происходит высвобождение белесоватых творожистых масс.

При дефиците водорастворимых витаминов часто диагностируются следующие кожные состояния:
- Острый дефицит витамина В2 приводит к:
— темно-красной эритеме (покраснению кожи);
— стоматиту;
— длительному шелушению кожи;
— угловому хейлиту, или «заедам»;
— себорейному дерматиту. - Дефицит витамина В3 вызывает:
— пеллагру, характеризующуюся фоточувствительностью кожи, то есть появлением очагов пигментации на солнце;
— хейлит, или воспаление красной каймы губ;
— глоссит, или воспаление языка. - Дефицит витамина В6 провоцирует:
— себорейные дерматитоподобное высыпания, для которых характерны красноватые пятна с чешуйками желтого цвета;
— глоссит;
— угловой хейлит («заеды»). - Дефицит витамина В9/В12 может быть связан с:
— угловым хейлитом;
— депигментацией волос;
— гиперпигментацией (диффузной и симметричной) рук, ногтей, лица, ладонных складок, кожи в местах сгибов. - Дефицит витамина С вызывает цингу. Она характеризуется отеком десен, пурпурными поражениями. Пораженные области склонны к подкожным кровоизлияниям;
- Дефицит биотина приводит к:
— периоральному дерматиту — хроническому рецидивирующему заболеванию, при котором в основном вокруг рта возникает сыпь из мелких прыщей;
— негенетической алопеции, для которой характерны участки с отсутствием роста волос;
— интертриго, то есть бактериальному или микотическому (грибковому) поражению складок кожи. Для этого заболевания характерны зуд, боль, запах, покраснение, отслойка и белые полосы скатанного эпидермиса.
Заболевания желез внутренней секреции
- Поджелудочная железа. У пациентов с сахарным диабетом может наблюдаться:
— Черный акантоз — выраженная гиперпигментация вплоть до черного цвета, когда происходит окрашивание кожи преимущественно в подмышечной области.
— Липоидный некробиоз. Поражения кожи при классическом липоидном некробиозе начинаются в виде хорошо очерченных папул размером от 1 до 3 мм, которые расширяются с образованием бляшек с активными, более уплотненными границами и восковидными строфическими центрами.
— Склеродерма — прогрессирующие стянутость и уплотнение кожи. - Заболевания щитовидной железы — как гипотиреоз, так и гипертиреоз, — могут влиять на волосы, ногти и кожу;
- При синдроме поликистоза яичников возможны следующие дерматологические проявления:
— гиперандрогения, главным образом гирсутизм, то есть избыточный рост терминальных — темных, жестких и длинных волос — у женщин и детей по мужскому типу;
— вульгарные угри;
— андрогенетическая алопеция, то есть патологическое выпадение волос, приводящее к их поредению или полному исчезновению.
— черный акантоз, то есть гиперпигментация, которая обычно проявляется на шее, в подмышечной впадине, в паху.
Иногда при самообследовании человек считает свою кожную проблему очевидной, например, решает, что появление угрей связано с перееданием сладкого. Поэтому, сверяясь с интернетом, он начинает самолечение, которое может привести к усугублению состояния кожи и дальнейшему развитию спровоцировавшей его внутренней болезни. Поэтому обязательно обращайтесь за консультацией к врачу.
Виды желтух и их лечение
Статья проверена 30.03.2021. Статью проверил специалист: Трандофилов Михаил Михайлович, профессор, д.м.н., хирург-онколог, специалист по онкологии печени и желчевыводящих путей.
Вы заметили, что ваша кожа в последнее время приобрела необычный желтоватый или красноватый оттенок? Белки глаз, еще совсем недавно сияющие белизной, стали тускло или ярко желтыми? Побаливает печень, да и вообще общее состояние вызывает тревогу? Бросайте все и срочно идите к врачу – вполне возможно, у вас желтуха.
Но что такое желтуха? Строго говоря, это не заболевание, это состояние, при котором в крови происходит излишнее накопление билирубина, откладывающегося в тканях и окрашивающего в желтый цвет слизистые оболочки, склеры глаз и кожу. Билирубин – это особый желчный пигмент, находящийся в красных кровяных тельцах (эритроцитах). Как правило, прожив определенное количество дней, эритроциты разрушаются, и желчный пигмент поступает в печень, где после обработки снова отправляется в кровь в виде новых кровяных телец.
Но иногда этот процесс нарушается и билирубин начинает накапливаться в больших количествах: из-за слишком быстрого разрушения эритроцитов или при каких-либо проблемах с печенью, когда она не в состоянии обработать то количество билирубина, который в нее поступает. В некоторых случаях развитие желтухи происходит из-за закупорки печеночных протоков, через которые билирубин должен покидать печень.
Поэтому, можно сказать, что желтуха у взрослых – это следствие патологических процессов, развивающихся в печени и желчных путях. И, в зависимости от причины возникновения такого процесса, можно выделить три вида желтух:
- надпеченочная или гемолитическая желтуха (из-за слишком быстрого распада билирубина)
- печеночная (из-за заболеваний печени)
- подпеченочная или механическая желтуха (из-за закрытых печеночных протоков)
Дифференциальная диагностика желтух
Чтобы назначить правильное лечение, необходимо точно определить причину развития заболевания. Для этого проводится дифференциальная диагностика желтух, при которой, в первую очередь, происходит сбор анамнеза, учитывающего многие факторы: возможное наличие контактов с инфекционными больными, прием определенных лекарственных препаратов, возможность отравления гемолитическими ядами, проводимые парентеральные манипуляции (переливание крови, нанесение татуировки, прокалывание ушей), выяснение других причин, способных вызвать проблемы с разрушением или выводом билирубина.
После сбора анамнеза при дифференциальной диагностике желтух обязательно проводятся лабораторные и инструментальные исследования.
Надпеченочная желтуха
Надпеченочная желтуха развивается на фоне избыточного образования и быстрого распада билирубина. В результате такого усиленного разрушения печень не в состоянии вывести весь билирубин, что приводит к его обратному поступлению в кровь и, как следствие, к развитию заболевания.
Причины развития надпеченочной желтухи:
- гемолитические анемии (врожденные или приобретенные – микросфероцитозная наследственная анемия, овалоцитоз, гемоглобинопатия, серповидноклеточная анемия, талассемия, острая посттрансфузионная анемия);
- болезни неэффективного эритропоэза (первичная шунтовая гипербилирубинемия, эритропоэтическая уропорфирия, В12-дефицитная анемия);
- результат обширных инфарктов внутренних органов (чаще легких) или гематом;
- лекарственные и токсические повреждения (мышьяк, сероводород, фосфор, тринитротолуол, сульфаниламиды).
Также этот вид желтухи может являться симптомом других заболеваний: крупозной пневмонии, болезни Аддисона — Бирмера, малярии или проявляться при наличии злокачественных опухолей и при некоторых поражениях печени.
Основные симптомы надпеченочной желтухи: лимонно-желтый оттенок кожи, слизистой и склер глаз, кожные покровы из-за анемии бледные, незначительное увеличение печени.
Лечение надпеченочной желтухи
Выбор метода лечения надпеченочной желтухи зависит от причины избыточного образования желчного пигмента – заболевания, вызвавшего накопление билирубина в крови, и заключается, как правило, в проведении медикаментозной терапии, направленной на нормализацию работы печени.
Печеночная (паренхиматозная желтуха)
Печеночная (паренхиматозная желтуха) возникает на фоне массивного повреждения клеток печени (их структур, функций), что вызывает нарушение потребления билирубина печеночными клетками и проблемы с его выводом. Паренхиматозная желтуха является одним из самых распространенных заболеваний печени.
При дифференциальной диагностике паренхиматозной желтухи в первую очередь нужно исключить возможность инфекционного заболевания.
Причины развития паренхиматозной желтухи:
- острый вирусный гепатит
- инфекционный мононуклеоз
- лептоспироз
- токсические лекарственные или алкогольные поражения печени
- хронический агрессивный гепатит
- цирроз
- гепатоцеллюлярный рак
Основные симптомы паренхиматозной желтухи: красноватый, рубиновый оттенок кожи, увеличенная печень, боли в области печени, «печеночные ладони» (пятнистое покраснение), сосудистые звездочки, кожный зуд.
Лечение паренхиматозной желтухи:
Выбор методов лечения желтухи этого типа зависит от причины, из-за которой развилось заболевание. Но, в любом случае, можно выделить консервативное (медикаментозное) лечение, которое заключается в избавлении от основного заболевания, и радикальное хирургическое вмешательство при запущенных случаях желтухи (трансплантация печени).
Консервативное лечение включает в себя применение медикаментозных средств (антигистаминные препараты, стероиды и др.), плазмаферез, фототерапия и соблюдение диеты. Терапия направлена на излечение от вируса, подавление возможности заражения окружающих, предотвращение развития цирроза печени. При лечении хронических аутоиммунных гепатитов проводится терапия кортикостероидами.
К сожалению, методы терапевтического лечения не в состоянии полностью избавить человека от вируса, но постоянное, систематическое лечение уменьшает воспалительный процесс в организме.
В случае далеко зашедшего паталогического процесса, когда не удается достичь ремиссии и уже начинают развиваться различные осложнения, речь может идти о трансплантации печени.
Подпеченочная (механическая) желтуха
Подпеченочная (механическая) желтуха у взрослых развивается из-за нарушения свободного тока желчи в двенадцатиперстную кишку по причине сужения желчных протоков.
Сужение может развиться по разным причинам:
- наличие камней в общем желчном протоке
- наличие опухолей поджелудочной железы, печени, общего желчного протока, желчного пузыря
- паразиты
- рубцовые изменения (часто возникают после операций)
- атрезия или гипоплазия желчных путей (аномалия развития, приводящая к недоразвитию тканей)
- холангиокарцинома (злокачественная опухоль желчных протоков)
- доброкачественное сужение протоков
Доброкачественные сужения протоков и холангиокарцинома (злокачественная опухоль) могут также являться причиной поражения протоков при первичном склерозирующем холангите (хроническом прогрессирующем поражении желчных протоков).
Основные симптомы механической желтухи: окрашивание кожи, слизистой и склер глаз в желтый цвет с зеленоватым оттенком, повышение температуры, кожный зуд.
В последнее время отмечается прогрессивный рост доброкачественной и злокачественной патологии органов гепатопанкреатодуоденальной зоны (двенадцатиперстной кишки, печени с желчными протоками и желчным пузырем, поджелудочной железы). Это неизбежно приводит к увеличению числа пациентов с механической желтухой, среди которых преобладают люди пожилого и старческого возраста с выраженной сопутствующей патологией, которая прямо влияет на степень тяжести течения заболевания, приводя к довольно высокой летальности при механической желтухе.
Лечение механической желтухи
При механической желтухе, обусловленной доброкачественными процессами, основной проблемой является наличие камней в общем желчном протоке, которые мешают нормальному оттоку желчи. Камни могут периодически вызывать закупорку желчных путей, что проявляется желчными коликами, воспалением желчных протоков (холангитом), панкреатитом или механической желтухой.
Эндоскопическая папиллосфинктеротомия
Сегодня большое распространение в решении проблемы восстановления нормального движения желчи получила эндоскопическая папиллосфинктеротомия (ЭПСТ).
Для выполнения ЭПСТ необходимо иметь точное представление о характере препятствия (размеры, количество и расположение камней, протяженность сужения желчного протока). Немаловажную роль играет соотношение размеров камней и ширина желчных протоков ниже уровня закупорки, так как при больших размерах камней (выше диаметра нижележащего протока) необходимо выполнять их дробление (литотрипсию).
Эндоскопическая папиллосфинктеротомия позволяет удалить около 90% камней, расположенных в желчном протоке.
Не менее актуальна проблема лечения механической желтухи при злокачественных заболеваниях гепатобилиарного тракта и поджелудочной железы. Данное осложнение встречается практически у всех больных со злокачественными образованиями в этой зоне: из-за сдавливания или закупорки просвета желчевыводящих путей.
К сожалению, не многим пациентам со злокачественными образованиями гепатобилиарного тракта и поджелудочной железы можно выполнить радикальное лечение.
Как правило, больным с механической желтухой, вызванной нарушением оттока желчи злокачественными новообразованиями, выполняются паллиативные вмешательства, направленные на снижение уровня холестаза (недостаточность поступления желчи).
Выделяют следующие методы лечения механических желтух:
- наложение холецисто-, холедохо-, бигепатикоеюноанастомозы
- наружно-внутреннее дренирование
- стентирование
- наружное дренирование желчных протоков
В настоящее время все больше внимания уделяется антеградным (чрезкатетерным) вмешательствам при заболеваниях желчевыводящих путей и поджелудочной железы.
Чрескожная чреспеченочная холангиостомия
Различают две методики лечения механических желтух:
- двухэтапная (при помощи стилет-катетера Лундерквиста)
- одноэтапная (при помощи иглы Чиба)
Методика двухэтапной чрескожной чреспеченочной холангиостомии при помощи стилет-катетера Лундерквиста заключается в выполнении пункции печени из правого бокового доступа.
При помощи введенного рентгенконтрастного вещества и под контролем электроннооптического преобразователя выполняется пункция визуализированного желчного протока стилет-катетером Лундерквиста. После удаления стилета и убеждения в том, что из катетера оболочки поступает желчь, вводится специальный проводник, который проводится до места, где сужается проток. Производится формирование внутрипеченочного канала, устанавливается постоянный катетер и, после рентгенконтроля положения катетера, выполняется его фиксация к коже.
При методике одноэтапной чрескожной чреспеченочной холангиостомии осуществляется тонкоигольчатая пункция внутрипеченочного желчного протока иглой Чиба. Проводник Лундерквиста проводится через просвет иглы до места сужения протока. Игла удаляется, на проводник нанизывается обменный катетер с вставленной в него металлической трубкой, которая проводится до стенки пунктированного протока. Через катетер в просвет протока вводится проводник до места сужения и выполняется расширение внутрипеченочного канала. После установления постоянного катетера проводится рентгенографическое исследование с целью контроля его положения, и катетер фиксируется к коже.
Для улучшения качества жизни больного после купирования давления в протоках, выполняется восстановление просвета желчных протоков (реканализация).
Существуют следующие способы реканализации желчных протоков:
- катетерное внутреннее дренирование
- эндопротезирование
- формирование компрессионных протоково-кишечных анастомозов с помощью магнитных элементов
- формирование билиогастрального анастомоза.
Катетерное внутреннее дренирование желчных протоков при механической желтухе
- одномоментное
- отсроченное
Одномоментное внутреннее дренирование желчных протоков проводится только в том случае, если при выполнении наружного дренирования удалось завести проводник за уровень сужения протока. В противном случае выполняется отсроченное внутреннее дренирование после купирования недостаточного поступления желчи и билиарной гипертензии путем наружного дренирования желчных протоков.
Отсроченное внутреннее дренирование выполняется, как правило, через 10 суток после адекватного наружного дренирования.
Эндопротезирование желчных протоков
Выполняется с целью восстановления естественного тока желчи в желудочно-кишечном тракте. Выполнение эндопротезирования возможно лишь при прогнозируемой продолжительности жизни больного не более 6 месяцев, ввиду неизбежной закупорке просвета эндопротеза после 6 месяцев с момента установки стента.
Чрескожная чреспеченочная микрохолецистостомия
- для устранения недостаточности поступления желчи при закупорке дистальных отделов общего желчного протока
- для уменьшения давления внутри желчного пузыря при остром холецистите у лиц старческого возраста и у больных с тяжелой сопутствующей патологией, не позволяющей выполнить радикальное оперативное лечение.
Микрохолецистостомия по методу Сельдингера
На коже, под контролем ультразвукового сканирования, выбирают место для оптимальной пункции желчного пузыря, производят разрез кожи и иглой Чиба осуществляют пункцию желчного пузыря. Через просвет иглы в просвет пузыря вводится проводник, по которому производится расширение канала. После рентгенконтрастного контроля положения дренажа выполняется его фиксация к коже.
Косметолог не справляется? Начните с проверки печени
Содержание
- Сначала 3 реальные истории наших пациентов
- Что общего у кожи с печенью?
- Что делать, если вы заметили изменения на коже?
Знакомая фраза: «Красота идет изнутри»? Это чистая правда. Чтобы поддержать красоту снаружи, нужно создать здоровье внутри. Сегодня мы поговорим о том, почему лечение заболеваний кожи, чистки и другие косметологические процедуры стоит начинать с печени и желчного пузыря.

Сначала — 3 реальные истории наших пациентов
История 1: похудение, дорогие кремы и желчный пузырь
Пациентка П., 36 лет. На новом рабочем месте – высокие требования к внешности. Пациентка села на строгую диету, занялась спортом и похудела за месяц на 8 кг. Однако, усилились высыпания на коже – появились участки покраснения, шелушения, акне. Лечение у косметолога не помогло и даже дорогие средства для кожи не давали результата.
По совету очередного дерматолога пациентка пришла на обследование к гастроэнтерологу-гепатологу. На приеме пациентка вспомнила, что во время занятий спортом иногда ощущала покалывание в правом боку, но внимания не обращала. Врач назначил УЗИ, где были выявлены изменения в желчном пузыре: из-за нерегулярного питания он был спазмирован, стала накапливаться густая желчь, и это тормозило перистальтику кишечника. Врач назначил лечение, и порекомендовал питание 4-5 раз в день небольшими порциями. Постепенно состояние кожи улучшилось, боли перестали беспокоить.
Вывод: грамотные косметологи знают, как состояние кожи связно с работой внутренних органов. Поэтому часто советуют при проблемной коже проконсультироваться у гастроэнтеролога. Прислушайтесь, красивая кожа начинается со здоровья внутри.
История 2: высыпания на коже и гепатит
Пациент К, 34 года. Никогда не страдал от аллергии. Неожиданно появились высыпания по типу крапивницы, которые стали регулярно рецидивировать. Пациент неоднократно консультировался у аллерголога и гематолога. Противоаллергические средства совсем не помогали. Дошло до того, что высыпания стали появляться вообще без видимых причин. Состояние ухудшалось, присоединилась слабость, сонливость, утомляемость.
Заметив это, пациент пришел на обследование к гастроэнтерологу. Врач куратор назначил анализы, УЗИ с эластографией. Диагноз: хронический гепатит С, генотип 1а, фиброз 2 стадии. При дообследовании обнаружили лямблии – именно они и вызывали высыпания на коже. Пациент прошел соответствующий курс лечения и противовирусную терапию, высыпания исчезли.
Вывод: если у вас высыпания, не спешите закупать дорогие лекарства и садиться на строгую диету. Часто причина в другом. Проверьте печень и желчный пузырь.
История 3: кожный зуд и цирроз печени
Пациентка О., 54 года, обратилась в «ПолиКлинику ЭКСПЕРТ» по рекомендации дерматолога с жалобами на кожный зуд. Длительное лечение у дерматолога оказалось неэффективным, и была назначена консультация гастроэнтеролога-гепатолога.
Врач выяснил, что за несколько лет до появления кожного зуда в биохимическом анализе крови были выявлены изменения, из-за проблем с выработкой и выведением желчи из печени. Много лет пациентка работала с химическими удобрениями. Кроме того, гинеколог назначил ей для нормализации менструального цикла гормональные контрацептивы, которые она принимала длительное время.
Пациентку полностью обследовали по одной из комплексных диагностических программ, в том числе провели биопсию печени. Исключили токсический и лекарственный гепатит. Все это помогло установить окончательный диагноз: первичный билиарный цирроз печени. Пациентке назначены препараты желчных кислот и лечение кожного зуда. Сейчас пациентка чувствует себя удовлетворительно, кожный зуд исчез, биохимические показатели печени в норме.
Вывод: если ваша печень подвергалась перегрузкам — вы контактировали с токсичными веществами, длительно принимаете лекарства – периодически обследуйтесь. Так можно вывить потенциально опасное заболевание на ранней стадии.
Что общего у кожи с печенью?
Одна из многочисленных задач печени — вывести из организма продукты обмена. Если по каким-либо причинам клетки печени перестают выполнять эту работу — выделение усиливается через кожу. Проявляется это высыпаниями, изменениями цвета кожи, и т.п.
Проверьте печень, если вы видите:
- ранние возрастные изменения — жировой гепатоз, гепатиты различного происхождения
- кровяная роса (синдром Тужилина) – признак целого ряда заболеваний печени, желчного пузыря и поджелудочной железы (фото №1)
- везикулы и папулы — часто появляются при аутоиммунном процессе в печени и вирусном гепатите (фото №2)
- акне – жировое перерождение печени и воспаление клеток— неалкогольный стеатогепатит
- сосудистая звездочка (т.н. спайдеры) — частые признаки гепатита, цирроза, жирового гепатоза, акогольной болезни печени (фото №3)
- желтуха — признак выхода желчных пигментов в кровь из-за механического препятствия оттоку желчи или повреждения печеночных клеток (фото №4)
- печеночные ладони — появляется из-за накопления эстрогена при циррозе
- экскориации — расчесы из-за зуда кожи при гепатите и циррозе
- крапивница — хоть и не связана напрямую с печенью, но может косвенно указывать на повышенную аллергизацию, спровоцированную заболеванием в этом органе
- синяки без видимой травмы — признак нарушения свертываемости крови, заболеваний поджелудочной железы
- белые пятна на ногтях, трещины в углах рта — признак авитаминоза, анемии, заболеваний кишечника
- растяжки (стрии) — часто появляются при накоплении жидкости и увеличении объема брюшной полости при циррозе
- увеличение живота и «голова медузы» – асцит и расширение подкожных вен брюшной полости – признаки цирроза печени и портальной гипертензии, также встречается при онкологических заболеваниях внутренних органов (фото №5).
Что делать, если вы заметили изменения на коже?
Шаг 1. Проконсультируйтесь у врача и получите индивидуальный план обследования — биохимические анализы – АЛТ, АСТ, билирубин, щелочная фосфатаза, ГГТП, маркеры вирусных гепатитов, иммунологические тесты, УЗИ, и другие, согласно рекомендациям врача.
Шаг 2. Узнайте результаты анализов, диагноз и прогноз заболевания.
Шаг 3. Получите план лечения с учетом сопутствующих заболеваний.
Не ждите, пока состояние кожи ухудшится. Проверьте печень. На ранних стадиях можно достичь выздоровления. А специалисты ПолиКлиники ЭКСПЕРТ – гепатологи и дерматологи с большим опытом – будут рады помочь. Здоровья и красоты вашей коже!
Гиперпигментация: современные возможности терапии и профилактики
По наблюдениям дерматологов, в течение месяца активной практики к ним за профессиональной помощью обращаются как минимум десять пациентов с проблемой пигментных пятен.
По наблюдениям дерматологов, в течение месяца активной практики к ним за профессиональной помощью обращаются как минимум десять пациентов с проблемой пигментных пятен. Несмотря на то, что подобный эстетический недостаток чаще всего никак не отражается на здоровье, не влияет на работоспособность и даже не привлекает внимание окружающих, для человека он является причиной серьезного психологического дискомфорта.
Пигментообразование — сложный биохимический процесс, происходящий в коже и зависящий от многих факторов. Синтез пигмента меланина происходит из аминокислоты тирозина под влиянием фермента тирозиназы в клетках эпидермиса меланоцитах, которые располагаются под слоем базальных кератиноцитов. Синтезированный меланин из меланосом по отросткам меланоцитов передается кератиноцитам, где накапливается и равномерно распределяется, придавая определенный оттенок коже. Различают несколько видов меланина: эумеланин — коричневого и черного цвета, феомеланин — красного цвета и бесцветный лейкомеланин. Преобладание одного из них в коже и волосах определяет цвет волос и кожи человека. Выделяют эндогенные и экзогенные причины гиперпигментации. К эндогенным относят генетическую предрасположенность, нарушения гормонального фона, соматические и кожные заболевания. К экзогенным относят: ультрафиолетовое (УФ) излучение, нарушение целостности покрова (механическая, химическая, термическая травмы), косметологические процедуры. Гиперпигментацию могут вызвать практически все виды химического пилинга и дермабразия, а также косметологические процедуры, сопровождающиеся травмированием кожи (подкожные инъекции, введение имплантов, эпиляция, чистка лица, пластические операции) [1].
Нарушения пигментации могут быть первичными, а также вторичными, возникающими на фоне разрешения первичных морфологических элементов (папул, пустул, пузырей и т. д.). Первичные гиперпигментации могут быть ограниченными (веснушки, мелазма) или же иметь генерализованный характер. Распространенные гиперпигментации могут быть при болезни Адиссона (бронзовый оттенок кожи), заболеваниях гепатобилиарной системы (окраска кожи от соломенно-желтой до темно-желтой и оливковой), при хронических интоксикациях, при хроническом дефиците белкового питания и витамина В12 (гиперпигментированные пятна грязно-коричневого цвета на коже туловища, гипермеланоз вокруг мелких суставов кисти с преждевременным поседением волос). Вторичные гиперпигментации возникают после острых и хронических дерматозов (акне), криодеструкции, лазерной деструкции, склеротерапии вен [1, 2].
К первичным гиперпигментациям (меланодермиям) относят мелазму, веснушки, лентиго, невус Беккера и некоторые фотодерматозы.
Веснушки, или эфелиды (в переводе с греческого — «солнечные нашлепки»), появляются в весеннее время у лиц с І–IІ фототипами. Причина их возникновения — наличие специфического гена в меланоцитах, в которых происходит повышенная выработка меланина под воздействием УФ-излучения. Гистологически выявляют нормальное количество меланоцитов, в части из них обнаруживают увеличенные меланосомы, активно продуцирующие меланин. Самые яркие веснушки появляются в возрасте 20–25 лет. До 35 лет их количество может нарастать, но с возрастом они бледнеют.
Мелазма, или хлоазма, — приобретенная неравномерная пигментация, преимущественно в области лица и шеи. Существенную роль играет нарушение гормонального фона. Мелазма появляется во время беременности, при приеме оральных контрацептивов, опухолях яичников, в перименопаузе. Важным в развитии дерматоза является использование фотосенсибилизирующих средств как в составе наружных косметических средств, так и прием внутрь некоторых фотосенсибилизаторов. Болеют мелазмой преимущественно женщины. Высыпания характеризуются неравномерной пигментацией коричневато-желтого цвета в центральной части лба, над верхней губой, подбородке, щеках, скулах. В зависимости от локализации высыпаний выделяют три клинических формы мелазмы: центрофациальная (локализация на коже центральной части лба, над верхней губой, спинки носа, подбородка), молярная (локализация в области щек, проекции моляров и носа) и мандибулярная (пигментация локализуется в области углов нижней челюсти). В диагностике мелазмы чрезвычайно важным является осмотр с помощью фильтра Вуда. На основании осмотра может быть диагностирован один из гистологических типов мелазмы.
Эпидермальный тип мелазмы. При этом типе очаги становятся более яркими и контрастными при осмотре люминисцентной лампой Вуда. Этот феномен связан с преимущественной локализацией меланина в эпидермисе. Этот тип прогностически наиболее благоприятен при лечении гиперпигментации.
Дермальный тип мелазмы. При осмотре люминисцентной лампой Вуда очаги не контрастируют с окружающей непораженной кожей. Этот тип свидетельствует о глубокой миграции меланофагов в дерму, что говорит о неблагоприятном прогнозе при лечении.
Смешанный тип мелазмы. При данном типе некоторые области становятся более яркими и контрастными, другие — наоборот. Свидетельствует о локализации пигмента как в эпидермисе, так и в дерме. Адекватная тактика может привести к частичному регрессу гиперпигментации.
Лентиго проявляется в виде овальных, плоских либо выпуклых пятен на коже лица и других открытых участках тела. Цвет их варьирует от светло-бежевого до темно-коричневого. Лентиго может возникать в любом возрасте, в том числе у детей (юношеское лентиго) на фоне острой или хронической инсоляции. Старческое лентиго появляется, как правило, после 40 лет на фоне нарушения липидного барьера и повышения проницаемости рогового слоя эпидермиса. Реже лентиго провоцируется ПУВА-терапией (ПУВА-индуцированное лентиго). Гистологическая картина лентиго характеризуется увеличением количества меланоцитов на границе эпидермиса и дермы без признаков атипизма и недержания пигмента. В лечении лентиго показана активная фотопротекция.
Невус Беккера — немеланомоопасное пигментное образование. Дебют заболевания в подростковом возрасте. Очаг светло-коричневого цвета с локализацией на коже плеча, грудной клетки, спины имеет, как правило, линейное или сегментарное расположение. В последующем на фоне пятна появляются темные волосы. Встречается у 0,5% мужчин и связан со стигмами эмбриогенеза (гипоплазия груди, spina bifida и др.). Гистологически выявляют увеличение количества меланина в меланоцитах, гигантские меланосомы, реже — увеличение количества меланоцитов. Традиционные методики лечения дают отрицательный результат. Рекомендуют камуфляж.
Как бороться с гиперпигментацией?
Устранение гиперпигментации — это совместная задача дерматологии и косметологии. Перед началом проведения курса косметических отбеливающих процедур необходимо установить причину, вызвавшую гиперпигментацию. Зачастую с устранением причины гиперпигментации нормализуется состояние кожи, и в этом случае для осветления пигментных пятен достаточно будет применить отшелушивающие средства. Если же гиперпигментация вызвана каким-либо соматическим заболеванием, то осветление пигментных пятен не только не принесет положительного результата, но и спровоцирует серьезные осложнения.
На современном этапе эстетическая медицина и косметология располагают огромным арсеналом средств, позволяющих избавиться практически от любого вида гиперпигментации. Косметологическая коррекция гиперпигментации обязательно должна проводиться в двух направлениях: отшелушивание рогового слоя кожи и уменьшение продукции меланина, а также обеспечение надежной защиты кожи от агрессивного воздействия ультрафиолета при помощи косметики с УФ-фильтрами.
Для отшелушивания рогового слоя применяют химические и энзимные пилинги, аппаратные методики. Для устранения эпидермальной гиперпигментации применяют поверхностные и срединные пилинги, не затрагивающие глубокие слои кожи. Это могут быть гликолевые, ретиноевые, ТСА-пилинги. Из аппаратных методик наиболее распространенными и эффективными являются лазерная шлифовка, микродермабразия и фототерапия [3].
Применение лазерной шлифовки позволяет удалить большинство видов пигментации, в том числе веснушки и возрастные лентигинозные пятна. Поскольку кожа прекрасно поглощает излучение лазера, она нагревается в месте расположения гиперпигментированного пятна, что приводит к его испарению. Лазерная шлифовка требует определенных навыков и профессионализма косметолога, поскольку неграмотное применение этой процедуры может привести к таким осложнениям, как ожоги и усиление пигментации. Микродермабразия — это процесс механического удаления поверхностного слоя кожи с помощью потока микрокристаллов, проводится под местной анестезией. После проведения нескольких таких сеансов пигментные пятна удаляются и поверхностные слои эпидермиса полностью обновляются.
В случае фототерапии используют технологию интенсивного импульсного света (IPL). Пятно поглощает свет, темнеет, затем практически полностью исчезает. Дополнительный плюс процедуры в том, что импульсный свет стимулирует синтез коллагена, что дает заметный эффект омоложения. К сожалению, результаты лечения пигментаций никогда не бывают устойчивыми, необходимо постоянно защищать кожу от солнечных лучей. Один день пребывания на ярком весеннем солнце может свести на нет усилия многих месяцев.
Традиционно отбеливание кожи включает отшелушивающие процедуры и меры по снижению продукции меланина. В последние годы, когда стала очевидной роль свободных радикалов и медиаторов воспаления в развитии гиперпигментации, в отбеливающие средства стали вводить антиоксиданты и противовоспалительные средства. Обязательным условием всех отбеливающих процедур является защита от УФ-излучения, включающая применение УФ-фильтров с высокой степенью защиты (SPF > 15). С целью уменьшения синтеза пигмента меланина применяют вещества, непосредственно уменьшающие синтез этого пигмента меланоцитами (гидрохинон, азелаиновая кислота), а также вещества, ингибирующие фермент тирозиназу, участвующую в меланогенезе (арбутин, койевая кислота). Кроме того, синтез меланина уменьшают аскорбиновая кислота, антиоксиданты различных групп, противовоспалительные вещества. Гидрохинон — ароматическое органическое соединение, является высокоэффективным осветляющим средством, оказывающим отбеливающий эффект за счет токсического действия на меланоциты. Но вместе с тем и наиболее опасным, поскольку токсическое действие может распространиться и на другие клетки кожи, вызвав аллергический дерматит или другие повреждения и нарушения функции кожи. В связи с высокой токсичностью использование гидрохинона в косметологии ограничено. Наибольшую популярность в качестве осветляющего средства в настоящее время имеет соединение гидрохинона с глюкозой — арбутин. Арбутин — это гликозид, который в больших количествах содержится в листьях толокнянки и в некоторых других растениях. Арбутин значительно угнетает синтез меланина и активность тирозиназы, но в отличие от гидрохинона не оказывает токсического действия на клетки кожи.
В линии отбеливающих кожу средств растительные препараты занимают ведущее место по эффективности за счет содержащихся в растениях веществ: фенолов (фенол, хинон, тимол, эвгенол, арбутин), производных фенолкарбоновых кислот (салициловая кислота). Растительными компонентами в препаратах могут являться экстракт толокнянки, корень тутового дерева, огуречный и лимонный экстракты. Вещества, содержащиеся в лекарственных растениях, могут оказывать на пигментацию как прямое, так и опосредованное действие. Механизм прямого осветляющего действия растительных препаратов связан с ингибированием тирозиназы; связыванием меди, необходимой для работы тирозиназы; окислением или блокировкой сульфгидрильных групп (-SH); связыванием серебра, висмута, мышьяка, стимулирующих ферментативное превращение тирозина. Опосредованное действие компонентов растительных препаратов происходит за счет отшелушивающего, антиоксидантного и противовоспалительного действия и защиты от УФ-излучения, являющегося одной из причин развития гиперпигментации.
Среди современных инновационных средств для лечения и ухода за кожей с реактивной гиперпигментацией (мелазма, лентиго, постакне) следует отметить косметическую серию Иклен ® , разработанную на основе Руцинола ® (запатентованное активное вещество) с высокой степенью переносимости и высокой стабильностью. Принцип действия Руцинола ® основан на двойном механизме регуляции пигментации в меланоцитах, что позволяет активно снижать интенсивность пигментных пятен. Руцинол ® — это первое депигментирующее активное вещество, действующее одновременно на две ключевые энзиматические системы меланогенеза: значительно уменьшает продукцию меланина за счет подавления фермента тирозиназы и снижения активности энзимов TRP1. Руцинол ® в комплексе с транспортной молекулой, которая облегчает его абсорбцию кожей, включен в концентрированную формулу Сыворотки Интенсивной Депигментирующей Иклен ® (интенсивный уход) и увлажняющую формулу Поддерживающего Крема Иклен ® .
В состав Сыворотки Интенсивной Депигментирующей Иклен ® включены экстракты айвы, Софоры альфа, оказывающие опосредованное действие на гиперпигментацию и потенциирующие отбеливающий эффект Руцинола ® . Специально для женщин с сухой и очень сухой зрелой кожей для профилактики фотостарения и солнечного лентиго рекомендуется Иклен ® Дневной Уход против морщин и пигментных пятен SPF 15, а также Иклен ® Мелано-Эксперт Концентрированный Крем против пигментных пятен. Гамма средств Иклен ® гипоаллергенна (не содержит ароматизаторов), не вызывает фотосенсибилизации, цитотоксического и тератогенного эффекта.
Почему на лице появляются пигментные пятна: причины появления пигмента, виды пигментации и лечение
С возрастом у людей возникает целых ворох вопросов, связанных с тем, как сохранить красоту и эстетичность кожных покровов. Например, о том, что такое пигментные пятна на лице и скулах, каковы причины развития этого дефекта, почему и от чего они появляются, как выглядят, есть ли отличия в видах пигментации у женщин, мужчин и проблемы лечения и профилактики. Среди огромного выбора косметологических услуг важно заранее знать, какие помогут для борьбы с конкретным проявлением.
- Как формируется
- Косметические препараты
- Причины гиперпигментации
- Локализация пятен
- На лице
- На теле
- Виды и симптомы пигментных пятен
- Веснушки
- Мелазма
- Меланодермия
- Невус Беккера
- Вторичная
- Возрастная
- Дерматит Берлока
- Хлоазма
- От чего стали появляться пигментные пятна на лице после загара
- Пигментные пятна и пилинг
- Беспричинные проявления
- Печеночные пигментные пятна
- Лентиго
- Солярий – вредно ли это
- Гиперпигментация у детей
- Диагностика
- Как бороться
Как формируется
Каждый человек с рождения имеет генетически определенный цвет кожи – так называемый постоянный пигмент. При воздействии внешних и внутренних факторов вырабатывается дополнительный, который может быть как временным физиологическим явлением (естественный загар), так и патологическим, трудно выводимым даже специальными лазерами (лентиго, витилиго и др).
Сам механизм образования происходит в эпидермальном слое. Здесь расположены кератиноциты – клетки эпидермы. Их жизненный цикл составляет до 60 дней, поэтому они постоянно обновляются. Чтобы защитить молодые и уязвимые клеточные структуры от солнечного воздействия, существуют меланоциты. Они относятся к нервной системе и призваны вырабатывать меланин, который поглощает ультрафиолет.
Если организм здоров, нет передозировки солнечного излучения, меланоциты будут производить достаточное количество защиты. Однако при сбоях «защитники» начинают распределяться неравномерно, что приводит к образованию гиперпигментированных участков.

Причины гиперпигментации
Повышение выработки меланина может быть связано как с физиологическими изменениями, происходящими в организме, так и вследствие патологий. Наиболее известные факторы, влияющие на возникновение пятен – это:
гормональная перестройка во время беременности или климакса;
болезни ЖКТ и надпочечников;
авитоминоз или гипервитаминоз;
тяжелая интоксикация организма;
травмироване или воспалительные процессы;
длительное пребывание на солнце;
прием лекарственных препаратов – антибиотики группы тетрациклинов, гентамицинов, эритромицинов, а также некоторые НПВС, салициловая кислота, антидепрессанты, диуретики, снотворные и седативные, антигистаминные, экстракт зверобоя и др.;
Изменения могут появляться и вследствие длительного стресса. Так как меланоциты относятся к нервной системе, то любые колебания и нестабильные состояния приводят к серьезным нарушениям пигментации.

Локализация пятен
Они могут иметь различный размер как с четкими контурами, так и с расплывчатыми, сливаться воедино или не расти вовсе. В зависимости от дифференциального диагноза и вида гипермеланоза они могут располагаться как на определенных участках, так и без конкретных границ, охватывая совершенно любые области тела.
На лице
Одно из самых распространенных мест локализации многих гиперпигментаций. Это связано с тем, что кожные покровы здесь достаточно тонкие, чтобы негативные факторы могли быстрее атаковать их. Среди распространенных явлений – веснушки, которые могут украшать лицо круглый год, а также появляться и исчезать после пребывания на солнце. Они также локализуются на всей поверхности или располагаются точечно в районе щек, глаз, лба.
Anti-age препараты

На теле
А именно на руках, плечах, груди, спине, области паха. Для каждого отдельного заболевания есть зоны, где наблюдается скопление пигмента. Например, для старческой гиперпигментации характерно расположение на кистях, предплечьях, верхней части спины.

Виды и симптомы пигментных пятен
Рассмотрим наиболее характерные признаки гипермеланоза, а также методы борьбы, которые актуальны для каждого конкретного типа патологии.
Веснушки
Самая распространенная разновидность скопления меланина. Они преимущественно располагаются на лице, в области щек. В запущенных случаях могут покрывать полностью всю поверхность кожи с маленькими расстояниями между пятнышками. А также иметь округлую или овальную форму, небольшой диаметр, четкие контуры.
Большую роль играет генетическая предрасположенность, поэтому веснушки могут проявляться уже в детском возрасте. Наиболее подвержены им люди с рыжими и светлыми волосами. Это связано с необходимостью высокой выработки меланина для защиты кожи.
Веснушки легко отличить от других типов пятен по полному исчезанию пигментации в холодное время, и возникновению целой россыпи на лице с приходом тепла. Поэтому для борьбы с ними используют кремы с максимальными солнцезащитными фильтрами в течение всего года, а также осветляющие косметические средства.

Мелазма
Пятна без четких границ и окончания, разного оттенка от бронзового до темно-коричневого. Имеют свойство растягиваться, расти, сливаться между собой в огромные пигментированные участки, занимающие большую поверхность тела. Главным провоцирующим фактором считаются гормональные нарушения, вызванные климаксом, беременностью, приемом оральных контрацептивов. В качестве лечения используются методы пилинга и процедуры, способствующие обновлению клеток. При устранении первопричин пятна быстро исчезают.
Меланодермия
Второе название – меланоз. Бывает приобретенным или наследственным, проявляется в виде скопления меланина с неровными, но четкими границами и локализацией на открытых участках тела. Может возникать вследствие болезни Аддисона, гемохроматозе, из-за чувствительности к ультрафиолету, веществам антраценового или акридинового ряда, заболеваний гипофиза, яичников, надпочечников, сифилиса, туберкулеза, малярии, лечения гормонами. Пигментация сопровождается покраснением, зудом, шелушением, огрубением кожных покровов.
Для предотвращения прогресса используют солнцезащитные кремы, назначают медикаментозную терапию стероидными группами, ретиноидами, гидрокислотами, дополнительно применяются витамины В (1,6), С.

Невус Беккера
Характерный дефект мужчин, у женщин встречается намного реже. Первые проявления могут быть уже в 10-летнем возрасте. Представляет собой выступающий над поверхностью кожи гиперпигментированный участок, на котором растут темные длинные волоски. Возникает как вследствие генетических факторов, так и может проявиться после инсоляции, изменения гормонального уровня, в частности андрогенов. Местом локализации чаще всего является верхняя часть спины и груди, не часто встречается на ногах, в паху, голове. Имеет бородавчатую поверхность, на которой можно рассмотреть угри или комедоны. Плохо поддается любым косметическим процедурам и медикаментозным средствам. Для минимизации эстетического дефекта используется аргоновый лазер.

Вторичная
Возникает на месте механических повреждений. Ими могут быть как глубокие порезы, царапины, так и угри, комедоны, гнойники и другие поверхностные причины, которые запустили воспалительный процесс в клетках кожи. Наблюдается переизбыток меланина, вследствие чего происходит окрашивание. Локализуются там, где было повреждение, уходят после того, как участок приходит в норму, исчезает воспаление. Для ускорения процесса осветления можно использовать специальные осветляющие кремы или косметологические процедуры, направленные на обновление эпидермального слоя.
Возрастная
С возрастом негативное воздействие ультрафиолета приводит к образованию повышенной выработки меланина на определенных областях тела. Обычно это открытые участки, на которых в течение жизни сильно воздействовали солнечные лучи. С возрастом появляются пятна, диаметром от 1 до 5 см, которые имеют более темную окраску, чем вся поверхность кожи.

Дерматит Берлока
Относится к контактным видам реакции иммунитета на раздражители. Обычно вследствие контакта с парфюмерными средствами, одеколонами, дезодорантами. Располагается там, где кожные покровы соприкасались с веществом. Среди симптомов может наблюдаться не только изменение цвета дермального слоя, но и зуд, шелушение, припухлости. Исчезает быстро, достаточно прекратить использование парфюма и через несколько дней все придет в норму.
Хлоазма
Крупные по размеру пятна, могут сливаться в один большой кожный дефект. Не имеют четкого контура и границ, могут расти и увеличиваться в размерах в течение всей жизни. Среди провоцирующих факторов беременность и лактация, климакс, изменения гормонального фона вследствие заболеваний, стресс, прием оральных контрацептивов, стероидов, применение гормоносодержащих мазей и некоторых косметических средств.
От чего стали появляться пигментные пятна на лице после загара
Большинство проявлений гиперпигментации возникает после негативного влияния ультрафиолетовых лучей. Среди тех, что проявляются сразу можно отметить веснушки, различные мелазмы и хлоазмы. Есть и те, которые имеют накопительный эффект, например, лентиго.
Также если во время летнего отпуска на открытых участках тела были воспалительные процессы, скорее всего после их заживления можно будет отчетливо наблюдать изменение оттенка.
Длительное нахождение под раскаленным солнцем с наличием уже имеющихся новообразований и повышенной пигментацией может быть чревато перерождением безобидных пятен в агрессивный рак – меланому. Поэтому следует ограничивать время загара и использовать специальную косметику для защиты.

Пигментные пятна и пилинг
Скопление меланина происходит в верхних слоях эпидермиса. Для того чтобы убрать неэстетичные проблемы, используются средства, стимулирующие обновление дермы. Самыми эффективными являются пилинги: химические, механические, лазерные. Они способствуют регенерация клеток эпидермиса, заставляя кератиноциты максимально быстро вырабатывать новые, которые не будут иметь большого скопления окрашивающего пигмента. При устранении первопричин образования гиперпигментации есть вероятность надолго забыть о различных пятнах.
Беспричинные проявления
Бывает так, что люди стараются беречь кожные покровы, используют специальные солнцезащитные средства, а гиперпигментированные участки все равно появляются. Как будто это происходит без любой видимой причины. Однако для сбоя в работе меланоцитов достаточно даже небольшого, но продолжительного стресса, временного нарушения гормонального фона.
Также стоит отметить и накопительный негативный эффект от ультрафиолета, способный проявляться через годы на участках тела, которые в глубоком детстве получили солнечный ожог. Поэтому только на первый взгляд кажется, что гипермеланоз возник без провоцирующих факторов. На самом деле у него есть скрытые причины.

Печеночные пигментные пятна
Ухудшение функциональности внутренних органов также может привести к образованию эстетических дефектов. Печень играет роль фильтра, задерживая и перерабатывая все опасные вещества, а затем выводит их из организма. В случаях, когда она не справляется со своими обязанностями, возникает медленная, но верная интоксикация, что проявляется не только внутренними, но и внешними патологиями.
Нарушаются процессы обмена в тканях, в том числе и нормальное распределение меланина, он скапливается на определенных участках. Чаще всего проявляется на лице. Контуры таких пятен не однородные, у них отсутствует четкая граница. Цвет также может варьироваться от светлого до темно-коричневого.
Лентиго
В народе явление больше известно как «старческая рябь». Появляется у пожилых людей на участках тела, которые в течение жизни подвергались интенсивному воздействию ультрафиолетовых лучей. Пигмент обычно возникает на руках от кистей до верхушки плеч, верхней части спины, зоне декольте, лице. Он отличается небольшими размерами, разным диаметром и хаотическим расположением пятен.
Первые проявления можно заметить после 40 лет, они заметно старят внешний вид, поэтому многие люди на этом этапе обращаются к косметологам для устранения дефекта. В период климакса гормональные изменения приводят к увеличению количества пигмента. Для лечения используются химические, механические и лазерные пилинги. Косметика и отбеливающие кремы не справятся с проблемой.

Солярий – вредно ли это
Ошибочно и мнение о том, что солнечный загар вредит, а в специализированных салонах за несколько минут ничего не случится. На пляже кожа получает хоть и сильный нагрев, но это происходит постепенно. В кабинках же за несколько минут дается ударная доза ультрафиолета, которую сложно получить на открытом воздухе даже за целый день.
Людям со светлым типом кожных покровов, с наличием родинок и невусов, веснушек, уже имеющихся эстетических дефектов в виде повышенной выработки меланина – необходимо избавляться от привычки посещения солярия. Последствия могут быть выражены как в прогрессировании некрасивых изменений эпидермального слоя, так и в их перерождении в злокачественные новообразования.

Гиперпигментация у детей
У малышей пигментные пятна чаще всего возникают из-за генетической предрасположенности. С возрастом они могут прогрессировать под влиянием солнца, гормональных перестроек и других факторов. Самыми распространенными вариантами являются веснушки, дерматит Берлока, невус Беккера.
Диагностика
Чтобы точно определить тип гипермеланоза, а также обозначить эффективные средства борьбы необходимо обратиться к дерматологу. При первичном посещении врач соберет анамнез пациента, чтобы определить самые вероятные внутренние и внешние факторы, которые укажут на определенный вид нарушений. Осмотрит кожные покровы, а также назначит ряд анализов:
тесты под лампой Вуда;
При подозрении на злокачественное новообразование или грибковое поражение будут выданы направления на последние две процедуры из списка. По итогу специалист сможет с точностью определить разновидность недуга, назначить терапевтические или косметологические процедуры.

Anti-age препараты


Как бороться
Среди современных и эффективных методов борьбы стоит выделить:
В зависимости от разновидности могут назначаться лекарства, направленные на устранение первопричин. Однако для удаления именно эстетического дефекта необходимо будет ждать самостоятельного обновления клеточного покрова, либо помочь ему быстрее обновиться с помощью дополнительного глубокого пилинга и косметологических процедур фотоомоложения.

Косметические препараты
Среди популярных препаратов, которые дают ощутимые результаты в борьбе с гиперпигментацией, являются плацентарные продукты с высоким содержанием природных пептидов, аминокислот и гиалуроновой кислоты, а также витаминов, микро- и макроэлементов. Инъекционное средство Curacen (Курасен) и безинъекционный препарат Curacen Essence (Курасен Эссенс) – идеальный выбор косметологов для тройного действия: осветления, увлажнения и устранения морщин. Можно использовать и специализированные косметические средства марки Laennec Skincare – LNC. Эта линия предлагает преобразить кожу на клеточном уровне, устраняя и предупреждая гиперпигментацию.

Теперь вы знаете о главных причинах возникновения пигментации, а также от чего происходит появление пигментных пятен на лице, и легко ответите на вопрос – что делать, когда уже появились пигменты. Дерматологи рекомендуют не только ограничивать время нахождения на пляже, пользоваться летом солнцезащитными средствами, но и круглогодично применять защиту кожи от негативного воздействия ультрафиолета. Именно он становится главным катализатором, а в совокупности с внутренними нарушениями организма может приводить к серьезным изменениям эпидермального слоя.
Правильное хранение духов

Духи — это не только приятный запах, но и способ создать и дополнить образ. Поэтому многие из нас имеют не по одному красивому флакончику духов, которыми хочется похвастаться, выставив на туалетном столике. Свет красиво играет на элегантных гранях бутылочки, и это не может не радовать глаз. Однако, мало кто знает, подходят ли такие условия, для сохранения свежести духов. В данной статье речь пойдёт о том, как правильно хранить духи и ароматы, чтобы они радовали долго.
Любимый аромат — результат долгой работы парфюмера, по смешиванию разных компонентов, которые раскроются шикарным букетом. Духи состоят из разного рода химических веществ, таких как спирты, эфиры, лактоны и другие. Соответственно и хранение духов будет зависеть от входящих в их состав компонентов. Например, эфиры цитрусовых «выветриваются» быстрее всего и даже в закрытом флаконе перестают играть уже через 2 года. Кроме того, условия хранения зависят и от размера флакончика, цвета стекла и колпачка.
Как хранить открытые флаконы?
Самое губительное для всех видов духов — это прямой свет. Причем нужно учитывать не только прямые солнечные лучи, но искусственные источники освещения. Дело в том, что при попадании света реакции между компонентами духов происходят быстрее из-за повышения температуры. Духи, которые стоят на солнце или под лампой, а тем более на жаре могут испортиться за считанные дни. Поэтому рекомендуется хранить духи в картонной коробочке, в которой они продавались или в закрытом ящике.
 Следующее важное условие — влажность воздуха. Не стоит хранить открытый флакон в ванной (там, и перепад температуры, и влажности). Старайтесь не хранить духи при влажности воздуха более 70 %. Впрочем и близость батареи, а так же электрических приборов может стать разрушительной для духов — они просто высохнут.
Следующее важное условие — влажность воздуха. Не стоит хранить открытый флакон в ванной (там, и перепад температуры, и влажности). Старайтесь не хранить духи при влажности воздуха более 70 %. Впрочем и близость батареи, а так же электрических приборов может стать разрушительной для духов — они просто высохнут.
Хранение духов и ароматов процесс деликатный сродни хранению дорогого вина или медикаментов. Воздержитесь от выдвижных ящиков для хранения духов, так как аромат будет постоянно «бултыхаться», и это существенно сократит срок годности. Не стоит постоянно носить большие флаконы духов с собой в сумке. Найдите дорожную мини-версию любимого запаха.
Флакончики духов с заводским распылителем менее подвержены внешним условиям. В них не попадает кислород, который мгновенно начинает окислительные реакции, в результате чего компоненты начинают активно реагировать с друг другом и запах духов портится. Не редки случаи, когда аромат во флакончике с распылителем постепенно высыхал.
Для бутылочек без пульверизатора существуют более строгие правила хранения и использования. Старайтесь меньше прикасаться пальцами к горлышку. Жиры на коже попадают во флакон и начинают менять композицию аромата. Следите за тем, чтобы крышечка плотно прилегала к бутылочке, иначе духи могут быстро испариться. Такие духи сильнее подвержены изменению в результате хранения при слишком высокой или слишком низкой влажности.
Открытые флакончики с неплотной пробкой стоит изолировать друг от друга и от вещей, если не хотите, чтобы они все пахли одинаково. Можно упаковать в картонную коробку и отдельный целлофановый пакет.
Итог:
Как правильно хранить закрытые флаконы?
 Для закрытых флаконов действуют те же самые правила хранения, как и для открытых. Постоянная прохладная температура, отсутствие перепадов влажности и воздействия прямых солнечных лучей. Конечно, закрытые флаконы будут храниться дольше. Производители на упаковке указывают срок хранения именно закрытых духов.
Для закрытых флаконов действуют те же самые правила хранения, как и для открытых. Постоянная прохладная температура, отсутствие перепадов влажности и воздействия прямых солнечных лучей. Конечно, закрытые флаконы будут храниться дольше. Производители на упаковке указывают срок хранения именно закрытых духов.
Важный в хранении духов является их качество. Некоторые недорогие духи с неустойчивой композицией могут изменить запах даже при хороших условиях хранения. Известные марки подороже хранятся при нормальных условиях «бесконечно» долго, если вы не нарвались на подделку.
Для ценителей и коллекционеров существуют специальные небольшие холодильники для ароматов. Если у вас большая много ароматов, и вы не планируете все сразу использовать, возможно, вам тоже стоит подумать о таком устройстве или просто выделить место в доме, где духам будет лучше всего. Однако, в этом случае не удастся любоваться или хвастаться своей коллекцией постоянно, ведь духи будут изолированы друг от друга и красивые стеклянные флакончики будут запечатаны.
Срок годности на духах
Согласно закону о защите прав потребителей все производители парфюмерии обязаны указывать на упаковке срок годности. Обычно это 3 — 5 лет. Этот формальный срок годности относится к запечатанным флакончикам. Открытые духи хранятся меньше 6 — 18 месяцев. Производители указывают срок хранения, чтобы обезопасить себя от возможных претензий от покупателей. Однако, качественные духи иногда могут храниться дольше заявленного на упаковке срока.
Что делать, если срок годности духов вышел? Можно ли ими пользоваться или нужно выбрасывать? Однозначного ответа на этот вопрос нет. Туалетная вода с большим числом компонентов может изменить свои свойства — цвет жидкости, запах и консистенцию. В этом случае не стоит пользоваться духами, да вам и не захочется, потому что чаще всего запах меняется не в лучшую сторону. Если запах духов, срок годности которых уже вышел, вас по прежнему радует, вы можете использовать их.
Продлить срок хранения духам помогает содержание спирта и консервантов в составе, однако, такие духи менее концентрированные и быстрее испаряются. Натуральные духи и эфирные масла хранятся меньше всех, зато имеют необычайную глубину запаха.
Если вы соблюдали условия хранения духов — отсутствие света, постоянная прохладная температура и средняя влажность воздуха — ваши духи могут хранить свои благоухающие свойства долгие годы. Существуют специальные парфюмерные магазины, где продается так называемый «винтаж», первые композиции известных духов, которые ещё не потеряли своих свойств. Это говорит о высоком качестве состава и правильных условиях хранения. Поэтому срок годности на упаковке скорее условность и требование к производителям, чем то, что необходимо строго соблюдать. Чтобы оценить испортились духи или нет, нужно послушать их аромат и внимательно изучить жидкость во флаконе. В отличии от испортившегося йогурта, просроченные духи не представляют опасности для вашего здоровья.
| 1 | Закрытый флакон | 36-72 месяцев |
| 2 | Открытый флакон | 6-18 месяцев |
Хранение духов в холодильнике
 Много споров возникает вокруг темы хранения духов в холодильнике. Одни считают, что в холодильнике духи могут храниться бесконечно, а другие — что холод вредит аромату. Важно понимать, в какую температуру холодильника вы ставите духи. Обычные бытовые холодильники поддерживают температуру 2 — 8 градусов со знаком плюс. Если до этого вы хранили духи на туалетном столике в досягаемости солнечных лучей или в тёплой ванной, то ваши духи быстро испортятся, если вы поставите их в холодильник. Здесь сыграет роль, упомянутый выше температурный перепад, который является «стрессом» для аромата. Поэтому лучше соблюдать постоянный температурный режим.
Много споров возникает вокруг темы хранения духов в холодильнике. Одни считают, что в холодильнике духи могут храниться бесконечно, а другие — что холод вредит аромату. Важно понимать, в какую температуру холодильника вы ставите духи. Обычные бытовые холодильники поддерживают температуру 2 — 8 градусов со знаком плюс. Если до этого вы хранили духи на туалетном столике в досягаемости солнечных лучей или в тёплой ванной, то ваши духи быстро испортятся, если вы поставите их в холодильник. Здесь сыграет роль, упомянутый выше температурный перепад, который является «стрессом» для аромата. Поэтому лучше соблюдать постоянный температурный режим.
Кроме того, в обычном холодильнике обычно лежит много разных продуктов, мяса, сыров, колбас и овощей с яркими запахами. Даже если флакон с духами закрыт, со временем композиция будет испорчена лежащими рядом ветчиной, луком и прочими продуктами, а продукты питания наоборот станут отдавать любимой парфюмерией.
Однако некоторые ценители и парфюмеры для длительного хранения духов рекомендуют температуру ниже комнатной, идеально 15 — 17 градусов. Если у вас есть отдельный холодильник или темное место, где постоянно держится именно такая температура, то духи там могут храниться дольше, чем при комнатной температуре. Это может быть погреб, кладовая или место, где вы храните вино (идеально винный холодильник). В таком месте качественные духи могут храниться десятилетиями.
Если вы не хотите просто выкинуть духи, никогда не подвергайте духи низкой температуре и заморозке. Никакие компоненты, которые «держат» композицию, не устоят перед замерзанием.
Другие особенности хранения духов
Наполненность флакона. Если любимых духов осталось на два «пшика» от ёмкости в 100 миллилитров, то нет смысла беречь их для особого случая. Они могут испортиться раньше, чем понадобятся, так как пустая бутылочка содержит много воздуха, в том числе некоторое количество кислорода, которые разрушительно сказываются на аромате.
По этой же причине, не рекомендуется покупать большие ёмкости. Лучше иметь несколько флакончиков по 30 — 40 мл.
Если вы купили духи без распылителя, то рекомендуется приобрести атомайзер дорожного размера (15 — 30 мл) и налить духи с помощью специальной воронки в него. Вам будет удобней их использовать, а основную ёмкость с духами можно надёжно защитить от вредного воздействия солнца, меняющейся температуры и влажности. К тому же так маленький атомайзер удобно носить с собой.
Срок хранения натурального парфюма без содержания спирта зависит от входящих в состав эфиров. Цитрусовые масла испаряются быстрее всего, примерно за 2 года, а другие могут выдержать до 5 лет без потери запаха.
Заключение
Хранение духов дело не простое, если вам нужно сохранить аромат в первозданном виде на многие годы или даже десятилетия. Однако, если вы не собираетесь становиться обладателем винтажных духов и не занимаетесь коллекционированием, то многие из упомянутых требований излишни. Повседневный парфюм просто не успеет испортиться, даже если немного отклониться от идеальных условий хранения и пользоваться им ежедневно. Современные производители учитывают то, как ароматы будут храниться и использоваться, и в композиции содержится достаточно консервантов, которые предотвращают преждевременную порчу аромата.
Понравилась статья? Поделитесь в социальных сетях






